 今年の夏は異常な暑さが印象的でした。それに続く急激な気温の変化と天候の不順。気持ちの良い日本の秋の到来が待ち遠しいところでしたが、10月に入り、やっと身体を動かすにはちょうど良い季節がやってきました。
今年の夏は異常な暑さが印象的でした。それに続く急激な気温の変化と天候の不順。気持ちの良い日本の秋の到来が待ち遠しいところでしたが、10月に入り、やっと身体を動かすにはちょうど良い季節がやってきました。
最近、中高年に何故か人気なのが「ラジオ体操」。子供の頃、夏休みにスタンプを押してもらうことが楽しみで、毎朝眠い目をこすりながら参加したあの「ラジオ体操」です。この2年あまりで関連本が10冊以上、中にはシリーズで数十万部も売れている本もあるようです。
今月の健康コラムは、この「ラジオ体操」の人気の秘密、その効用などについて紹介したいと思います。
「ラジオ体操」とは?
ラジオ体操という名の通り、ラジオ放送局が健康のための体操指導を行うというのが始まりです。1920年代からアメリカやドイツで放送されており、日本でも徒手体操を指導員の号令で行う番組がありました。
現代のラジオ体操の原型になるのは、アメリカの保険会社が健康増進のために始めたラジオ体操番組”Setting up exercise” だと言われます。
日本では、昭和天皇の即位を祝う事業としてラジオ体操が提案され、文部省に委嘱。国民健康体操の名称で天皇の御大典記念事業の一環として放送が始められたといいます。その後、全国放送として定着し今に至る「ラジオ体操」は当時の日本人の健康増進のためにスタートした、肝いりの番組だったわけです。子供の頃は、夏休みのイベント以外にも様々な機会に行っていたように思うのですが、いつのまにか、ストレッチや体幹トレーニングなど、新しいメソッドに比べ時代遅れの運動というイメージが定着した「ラジオ体操」。
それがなぜ復権したのでしょうか。
かつてのマイナスイメージはどこから?
 「ラジオ体操」は、運動競技や日常生活をスタートする前の軽いウォーミングアップとして広く活用されていました。ところが「ストレッチ」が、1970年代後半スポーツの指導者などにより急速に広まり、まずアスリートの準備運動がこの新しい科学的なスポーツメソッドに取って代ったのです。
「ラジオ体操」は、運動競技や日常生活をスタートする前の軽いウォーミングアップとして広く活用されていました。ところが「ストレッチ」が、1970年代後半スポーツの指導者などにより急速に広まり、まずアスリートの準備運動がこの新しい科学的なスポーツメソッドに取って代ったのです。
動きに反動をつけた「ラジオ体操」のような準備運動は、暖まっていない筋肉や関節に有害だといったことが、あらゆるスポーツシーンで語られました。学校のクラブ活動など、身近なところでも必ずそうした話題が出た程です。
こうした反動で弾むような動作で筋肉を伸ばす方法を「バリスティックストレッチ」(動的ストレッチ)と言い、現在「ストレッチ」呼ばれている「静的ストレッチ」と比べて、急激に伸ばされた筋肉が起こす「伸張反射」と呼ばれる防衛反応のために、かえって筋肉が反射的に収縮してしまうとされました。
こうしたマイナスの情報は、現在の「ラジオ体操」の盛り上がりの中では、あまり話題にはならないようです。現代では、「静的ストレッチ」、「動的ストレッチ」ともにそれぞれの良さがあるという認識が一般的です。どうやら、「静的ストレッチ」の優れた点を強調するために、ことさら「動的ストレッチ」が悪者にされたというのが真相なのかもしれません。いずれにしても現在では、「ストレッチ」を専門に教える教室などでも「静的ストレッチ」と「動的ストレッチ」、それぞれの良さが紹介されることが多いようです。
「ラジオ体操」の効果
 では、「動的ストレッチ」でもある「ラジオ体操」のどこが現在の人気を呼んでいるのでしょうか。その理由のいつくかを挙げてみましょう。
では、「動的ストレッチ」でもある「ラジオ体操」のどこが現在の人気を呼んでいるのでしょうか。その理由のいつくかを挙げてみましょう。
まず、運動としての効果そのものよりも分かりやすい理由がいくつかあります。
一つは、「ストレッチ」(静的ストレッチ)や「ヨガ」、「ピラティス」、「リポーズ体操」、「フェルデンクライス」などと比べてエクササイズの動作が分かりやすいという点。子供の頃から慣れ親しんでいる「ラジオ体操」の動作は、特に中高年の方で知らない人はいらっしゃらないでしょう。
先生の指導を受けないと身体の動かし方が分からないとか、どこかの教室やスポーツ施設に通わなければならないということは、ありません。もちろん費用もかかりません。これも大きな要素でしょうか。毎日、決まった時間にラジオの前に居ればいいだけですから。
次に効果ですが、どれも簡単な分かりやすい動きで構成された「ラジオ体操」ですが、一通りこの運動を行うだけで、400以上の筋肉が刺激を受け活性化されるといいます。毎日ラジオの前で決まった時間に行うということも、生活のリズムを作ってくれます。筋力が刺激を受けて高まり、柔軟性も保てますし、血流が良くなって代謝も高まるといった生活習慣病を気にしなければいけない中高年にとって、とても良い効果を生むのです。
 運動強度としても、ある程度のスピードで歩くウォーキングと同程度。体脂肪を燃焼させ、免疫力を高めて病気になりにくい体質にしてくれるちょうど良い強度ということになります。
運動強度としても、ある程度のスピードで歩くウォーキングと同程度。体脂肪を燃焼させ、免疫力を高めて病気になりにくい体質にしてくれるちょうど良い強度ということになります。
さらに「ラジオ体操」は、姿勢を良くするという動きが多いのも大人向けと言えます。筋力や柔軟性の低下、あまり歩かない生活などは、背骨のゆがみや悪い姿勢を生む原因となりますが、良い姿勢をサポートする軽い運動はとても効果的です。
また一般的に「ラジオ体操」というと第一を指しますが、これは「子供からお年寄りの一般の人が行うことを目的」とし、第二は筋力の強化をポイントとした動きで、第一と比べて運動量も多くなっています。相当な運動効果があるということになりますので、通院やリハビリ中の方は、運動の可否を医師に相談してください。



 さらに精神的にも、ストレッチの気持ち良さがリラックス効果をもたらし、質のよい睡眠とストレスの軽減をもたらしてくれます。また、筋肉のコリによって悪くなった姿勢も良くなります。パソコン作業などのデスクワークを長時間行っていると、肩や背中、腰などの筋肉が硬くなります。さらに続けると太腿の裏側の筋肉が硬くなり、この筋肉が縮むことで骨盤が引っ張られて後傾し、猫背気味の悪い姿勢になってしまいます。
さらに精神的にも、ストレッチの気持ち良さがリラックス効果をもたらし、質のよい睡眠とストレスの軽減をもたらしてくれます。また、筋肉のコリによって悪くなった姿勢も良くなります。パソコン作業などのデスクワークを長時間行っていると、肩や背中、腰などの筋肉が硬くなります。さらに続けると太腿の裏側の筋肉が硬くなり、この筋肉が縮むことで骨盤が引っ張られて後傾し、猫背気味の悪い姿勢になってしまいます。 運動の前にストレッチをすると良いというイメージがありますが、筋肉は暖まった状態のほうがよく伸びます。また、運動の後に溜まった乳酸を上手く流す効果も期待できるので、運動をして十分身体が暖まった後、クールダウンの一環として行うと身体の柔軟性を高めることができます。
運動の前にストレッチをすると良いというイメージがありますが、筋肉は暖まった状態のほうがよく伸びます。また、運動の後に溜まった乳酸を上手く流す効果も期待できるので、運動をして十分身体が暖まった後、クールダウンの一環として行うと身体の柔軟性を高めることができます。
 脂肪とは一体何なのかを確認しておきましょう。体内には、脂肪酸、中性脂肪、コレステロール、リン脂質の4種類の脂肪があります。このうち中性脂肪と呼ばれるものが、肉の切り身で目にするあの白い脂身の部分です。皮下脂肪や内臓脂肪として蓄積される脂肪は、全て中性脂肪で、体内の脂肪の約90%を占めるとされています。この中性脂肪は、万が一に備えて貯蓄される脂肪の貯金です。しかし、度を越すと、肥満や健康を害する一因となります。
脂肪とは一体何なのかを確認しておきましょう。体内には、脂肪酸、中性脂肪、コレステロール、リン脂質の4種類の脂肪があります。このうち中性脂肪と呼ばれるものが、肉の切り身で目にするあの白い脂身の部分です。皮下脂肪や内臓脂肪として蓄積される脂肪は、全て中性脂肪で、体内の脂肪の約90%を占めるとされています。この中性脂肪は、万が一に備えて貯蓄される脂肪の貯金です。しかし、度を越すと、肥満や健康を害する一因となります。 それでは、そうした脂肪の蓄積が行われる時、体内でどのようなシステムが働いているのか紹介しましょう。ご存知のように食べ物が体内に入ると胃や腸で消化が行われ、さまざまな栄養が吸収されます。ごはんや麺類、パンなどの多く含まれる炭水化物は、体内でブドウ糖になり、肝臓から血液中に送り込まれます。これが身体のエネルギーとなるわけですが、このブドウ糖の量が多くなると膵臓からインスリンというホルモンが分泌され、インスリンはブドウ糖をエネルギーとして活用するために働きます。また、余ったブドウ糖を中性脂肪に変えて脂肪細胞に取り込む働きもします。
それでは、そうした脂肪の蓄積が行われる時、体内でどのようなシステムが働いているのか紹介しましょう。ご存知のように食べ物が体内に入ると胃や腸で消化が行われ、さまざまな栄養が吸収されます。ごはんや麺類、パンなどの多く含まれる炭水化物は、体内でブドウ糖になり、肝臓から血液中に送り込まれます。これが身体のエネルギーとなるわけですが、このブドウ糖の量が多くなると膵臓からインスリンというホルモンが分泌され、インスリンはブドウ糖をエネルギーとして活用するために働きます。また、余ったブドウ糖を中性脂肪に変えて脂肪細胞に取り込む働きもします。 [問題のある悪生活習慣]
[問題のある悪生活習慣]
 筋肉痛は、その痛む筋肉をこれ以上酷使するなというサイン、身体の防衛機能という側面もあります。まず、睡眠によって回復を図ることが大切で、特に筋肉の修復をするために大切な働きをする成長ホルモンが多く分泌される夜10時から朝の2時までの睡眠のゴールデンタイムと言われる時間帯はしっかりと寝るようにします。
筋肉痛は、その痛む筋肉をこれ以上酷使するなというサイン、身体の防衛機能という側面もあります。まず、睡眠によって回復を図ることが大切で、特に筋肉の修復をするために大切な働きをする成長ホルモンが多く分泌される夜10時から朝の2時までの睡眠のゴールデンタイムと言われる時間帯はしっかりと寝るようにします。 運動した後、痛みが起きる前にストレッチを行う習慣をつけると、痛みを軽減することができます。また、運動前にウォーミングアップを十分にして、ストレッチも行うようにすれば、なお効果的です。
運動した後、痛みが起きる前にストレッチを行う習慣をつけると、痛みを軽減することができます。また、運動前にウォーミングアップを十分にして、ストレッチも行うようにすれば、なお効果的です。 筋肉痛は、運動不足の証明でもあります。毎週末に山に行っているような人は、登山での筋肉痛とは無縁です。同じ筋肉であれば日頃十分刺激を与えておけば筋肉痛になることはありません。しかし、そうした運動習慣があっても、新たなスポーツやフォームに挑戦して、それまであまり稼働させていなかった筋肉を動員するとやはり痛みは起こります。それでも運動習慣のある人は、比較的軽くて済むのです。これは、運動習慣によって血管や心臓の機能が正常に保たれ、全身の血流が良くなるという運動効果の現れです。
筋肉痛は、運動不足の証明でもあります。毎週末に山に行っているような人は、登山での筋肉痛とは無縁です。同じ筋肉であれば日頃十分刺激を与えておけば筋肉痛になることはありません。しかし、そうした運動習慣があっても、新たなスポーツやフォームに挑戦して、それまであまり稼働させていなかった筋肉を動員するとやはり痛みは起こります。それでも運動習慣のある人は、比較的軽くて済むのです。これは、運動習慣によって血管や心臓の機能が正常に保たれ、全身の血流が良くなるという運動効果の現れです。

 炎天下での長時間の活動は、避けてください。亜熱帯化が進んでいると言われる日本では、最近35度を超える気温になることもあります。ご存知のようにこの気温35度というのは、日差しを遮ったところで計る温度です。アスファルトなどの照り返しを受ける炎天下の道路などは、さらに高い温度になっているのです。
炎天下での長時間の活動は、避けてください。亜熱帯化が進んでいると言われる日本では、最近35度を超える気温になることもあります。ご存知のようにこの気温35度というのは、日差しを遮ったところで計る温度です。アスファルトなどの照り返しを受ける炎天下の道路などは、さらに高い温度になっているのです。 先ほど紹介した「熱けいれん」の場合は、けいれんしている箇所を軽く伸ばし、マッサージをします。また、「熱疲労」の場合は、心臓よりも足を高くして仰向けに涼しいところに寝かせます。スポーツ飲料を少しずつ飲ませましょう。
先ほど紹介した「熱けいれん」の場合は、けいれんしている箇所を軽く伸ばし、マッサージをします。また、「熱疲労」の場合は、心臓よりも足を高くして仰向けに涼しいところに寝かせます。スポーツ飲料を少しずつ飲ませましょう。 毎年5月17日は高血圧の日とされていることをご存知ですか?
毎年5月17日は高血圧の日とされていることをご存知ですか? 血圧が高くなる原因は、遺伝的な要素、肥満によるもの、運動不足によるもの、塩分の高い食生活や喫煙、飲酒の習慣などがあげられますが、普段あまり意識していなくともストレスが要因となることもあります。また、糖尿病や腎臓病などの病気が原因で血圧が高いという場合もあります。
血圧が高くなる原因は、遺伝的な要素、肥満によるもの、運動不足によるもの、塩分の高い食生活や喫煙、飲酒の習慣などがあげられますが、普段あまり意識していなくともストレスが要因となることもあります。また、糖尿病や腎臓病などの病気が原因で血圧が高いという場合もあります。 日本人は高血圧になりやすいといわれますが、その要因の一つが遺伝子にあったわけです。この高血圧が日本人に最も多かった時期が、1960年代前半で、この時期をピークに下がる傾向にあるとされています。これは、1955年に高血圧の治療を受けている人が人口10万人に対して61人しかいなかったのに、1975年には475人になり、降圧薬を飲む人が増えたということからです。
日本人は高血圧になりやすいといわれますが、その要因の一つが遺伝子にあったわけです。この高血圧が日本人に最も多かった時期が、1960年代前半で、この時期をピークに下がる傾向にあるとされています。これは、1955年に高血圧の治療を受けている人が人口10万人に対して61人しかいなかったのに、1975年には475人になり、降圧薬を飲む人が増えたということからです。 また同時に降圧効果のある運動もお勧めします。運動療法は薬物療法や食事療法とともに高血圧治療に有効だとされています。また、体を動かすことで、心肺機能を高め、血液もサラサラにしてくれるので、心筋梗塞や動脈硬化予防にも役立ちます。
また同時に降圧効果のある運動もお勧めします。運動療法は薬物療法や食事療法とともに高血圧治療に有効だとされています。また、体を動かすことで、心肺機能を高め、血液もサラサラにしてくれるので、心筋梗塞や動脈硬化予防にも役立ちます。 4月は、進学や就職、転勤など、新生活に適応するために何かとストレスの多い時期。何事にでも意欲的に取り組むのは素晴らしいことです。しかし、頑張り過ぎてしまうという人もいるでしょう。新しい環境にすんなり適応できる人はよいのですが、物事はなかなか上手く行かない場合も多いものです。俗にいう五月病に取りつかれてしまい、何やら疲れを感じてやる気を失ったりする人もいるのではないでしょうか。
4月は、進学や就職、転勤など、新生活に適応するために何かとストレスの多い時期。何事にでも意欲的に取り組むのは素晴らしいことです。しかし、頑張り過ぎてしまうという人もいるでしょう。新しい環境にすんなり適応できる人はよいのですが、物事はなかなか上手く行かない場合も多いものです。俗にいう五月病に取りつかれてしまい、何やら疲れを感じてやる気を失ったりする人もいるのではないでしょうか。 疲れた身体をコーヒーで無理に覚醒させる習慣のある人は要注意。また疲れた時にカフェイン含有量の多いチョコレートを食べると、このカフェインが副腎を刺激してコルチゾールの分泌を促すため、自分を鞭打つ習慣がついてしまいます。結果的にはそれが副腎を疲労させてしまうのです。
疲れた身体をコーヒーで無理に覚醒させる習慣のある人は要注意。また疲れた時にカフェイン含有量の多いチョコレートを食べると、このカフェインが副腎を刺激してコルチゾールの分泌を促すため、自分を鞭打つ習慣がついてしまいます。結果的にはそれが副腎を疲労させてしまうのです。 新しいチャレンジとして、少々増えすぎてしまった体脂肪を落とすことも兼ねてスポーツに取組む人もいると思います。適度な汗をかく運動は、様々な健康効果をもたらしてくれますが、実は副腎のストレスも軽減してくれるのです。副腎から分泌されるコルチゾールは体内に蓄積された重金属が酸化して体内で炎症を起こした場合、対処のために使われます。この水銀などの重金属は、皆さんの大好きなマグロなど大型魚を食べるとそこに多く含まれているのですが、副腎を疲労させる原因の一つになってしまうのです。
新しいチャレンジとして、少々増えすぎてしまった体脂肪を落とすことも兼ねてスポーツに取組む人もいると思います。適度な汗をかく運動は、様々な健康効果をもたらしてくれますが、実は副腎のストレスも軽減してくれるのです。副腎から分泌されるコルチゾールは体内に蓄積された重金属が酸化して体内で炎症を起こした場合、対処のために使われます。この水銀などの重金属は、皆さんの大好きなマグロなど大型魚を食べるとそこに多く含まれているのですが、副腎を疲労させる原因の一つになってしまうのです。 今年初めて花粉症になったという人もいることでしょう。この10年の花粉飛散量の平均は、それ以前の10年間の平均と比べて2倍以上になっているというデータがあります。初めて花粉症を発症する年齢も、子供から高齢者まであらゆる年代に見られ、もうこの歳だから花粉症にはならずに済んだと安心することもできないのです。そうした人のためにも、その発症メカニズムをあらためて紹介します。
今年初めて花粉症になったという人もいることでしょう。この10年の花粉飛散量の平均は、それ以前の10年間の平均と比べて2倍以上になっているというデータがあります。初めて花粉症を発症する年齢も、子供から高齢者まであらゆる年代に見られ、もうこの歳だから花粉症にはならずに済んだと安心することもできないのです。そうした人のためにも、その発症メカニズムをあらためて紹介します。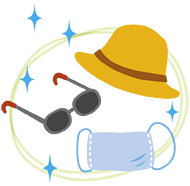 花粉を身体に取り入れないように、マスクで鼻と口を覆い、髪の毛への付着も帽子などで極力防ぎ、最近デザイン性も向上した花粉症対策用の眼鏡などで目からの花粉の侵入を防ぎます。市販されているほとんどのマスクは吸気に際して95%以上花粉を除去するとされています。ただ、マスクは花粉が付くと目詰まりしますから、できるだけ頻繁に取り替えるようにします。安いマスクを毎日使い捨てにすると経済的で、衛生的だとされています。
花粉を身体に取り入れないように、マスクで鼻と口を覆い、髪の毛への付着も帽子などで極力防ぎ、最近デザイン性も向上した花粉症対策用の眼鏡などで目からの花粉の侵入を防ぎます。市販されているほとんどのマスクは吸気に際して95%以上花粉を除去するとされています。ただ、マスクは花粉が付くと目詰まりしますから、できるだけ頻繁に取り替えるようにします。安いマスクを毎日使い捨てにすると経済的で、衛生的だとされています。 髪の毛や、衣服には外出中にたくさんの花粉が付着しています。花粉症でない人は、無頓着になりがちですが、家族に花粉症で苦しんでいる人がいる場合、できるだけ玄関に入る前に埃を払うように全身から花粉を振り落として、家に持ち込む花粉の量を減らしましょう。
髪の毛や、衣服には外出中にたくさんの花粉が付着しています。花粉症でない人は、無頓着になりがちですが、家族に花粉症で苦しんでいる人がいる場合、できるだけ玄関に入る前に埃を払うように全身から花粉を振り落として、家に持ち込む花粉の量を減らしましょう。 ランニングやテニス、ゴルフ等を趣味のスポーツとして楽しんでいらっしゃる方は多い事でしょう。でも、中高年の方でこうした趣味のスポーツに熱中すると、必ずといって起きるのが筋肉や関節などの故障です。よくあるのがランニングで起こす、脚や膝の故障。テニスでは、テニス肘。ゴルフではゴルフ肩というのが有名ですね。いずれも特定の箇所に負担のかかる動きを、関節や筋肉などが耐えられる限界を超えて繰り返した結果、故障を引き起こしてしまうことが多いとされています。
ランニングやテニス、ゴルフ等を趣味のスポーツとして楽しんでいらっしゃる方は多い事でしょう。でも、中高年の方でこうした趣味のスポーツに熱中すると、必ずといって起きるのが筋肉や関節などの故障です。よくあるのがランニングで起こす、脚や膝の故障。テニスでは、テニス肘。ゴルフではゴルフ肩というのが有名ですね。いずれも特定の箇所に負担のかかる動きを、関節や筋肉などが耐えられる限界を超えて繰り返した結果、故障を引き起こしてしまうことが多いとされています。 例えばゴルフをした後に、プールで泳ぐ。そうすると疲労した脹脛の筋肉が、水泳のキックによる筋肉への刺激でほぐされ固くなった筋肉が柔らかくなります。これは、歩くという行為は足首を曲げた状態で脹脛の筋肉を使いますが、バタ足のキックは足首を伸ばしたまま主に太ももの筋肉を使って行なわれますから、隣接する脹脛にも豊富な血流がめぐり疲労物質を代謝させてくれるのです。
例えばゴルフをした後に、プールで泳ぐ。そうすると疲労した脹脛の筋肉が、水泳のキックによる筋肉への刺激でほぐされ固くなった筋肉が柔らかくなります。これは、歩くという行為は足首を曲げた状態で脹脛の筋肉を使いますが、バタ足のキックは足首を伸ばしたまま主に太ももの筋肉を使って行なわれますから、隣接する脹脛にも豊富な血流がめぐり疲労物質を代謝させてくれるのです。 クロストレーニングは、普段行っている好きな運動に、水泳やウォーキング、自転車などを組み合わることで、特定個所に負担をかけずに、筋肉や関節の故障を防ぎながら、長い年月のアクティブな生活を可能にする大切なトレーニング方法です。ぜひお試しください。
クロストレーニングは、普段行っている好きな運動に、水泳やウォーキング、自転車などを組み合わることで、特定個所に負担をかけずに、筋肉や関節の故障を防ぎながら、長い年月のアクティブな生活を可能にする大切なトレーニング方法です。ぜひお試しください。 有名な元格闘家に、サクセスストーリーと健康で強い精神や身体の作り方について話を聞いたところ、朝、晩と毎日二回瞑想しているということでした。前向きな発想を得たり、創造的な仕事をするときに、瞑想をしていると良い発想が生まれ、仕事も巧くいくと言います。瞑想の何が良いかというと、考えない状態を作り出す事ができる点です。脳の中では一日に何万回も様々なことを考えていますが、その大半がネガティブな内容なのです。特に座ってじっと考え事をした場合、何事にも否定的なシミュレーションが頭を過ります。過去の経験や悪い噂をベースにしたネガティブな予想や分析が、人間の脳は得意なのです。
有名な元格闘家に、サクセスストーリーと健康で強い精神や身体の作り方について話を聞いたところ、朝、晩と毎日二回瞑想しているということでした。前向きな発想を得たり、創造的な仕事をするときに、瞑想をしていると良い発想が生まれ、仕事も巧くいくと言います。瞑想の何が良いかというと、考えない状態を作り出す事ができる点です。脳の中では一日に何万回も様々なことを考えていますが、その大半がネガティブな内容なのです。特に座ってじっと考え事をした場合、何事にも否定的なシミュレーションが頭を過ります。過去の経験や悪い噂をベースにしたネガティブな予想や分析が、人間の脳は得意なのです。 座ります。別に固い床に座禅を組む必要はありません。自然にリラックスして楽に座れる状態であれば、椅子に座っても胡座をかいてもかまいません。できれば静かな部屋で、照明も少し落とします。背筋は伸ばしますが、緊張しない程度に。
座ります。別に固い床に座禅を組む必要はありません。自然にリラックスして楽に座れる状態であれば、椅子に座っても胡座をかいてもかまいません。できれば静かな部屋で、照明も少し落とします。背筋は伸ばしますが、緊張しない程度に。 瞑想をサポートする小物類もあります。アロマオイルで、心のリラックスを手助けしてくれるものがあり、アロマに抵抗が無い人にはお勧めです。座る姿勢を楽にする瞑想用のクッションもありますし、瞑想用のCDとして制作されたものも沢山あります。チベットの高僧が奏でる浄化音を聞く事ができるCDなどです。こうした小物で楽しく演出して、生活の中に瞑想を巧く取り入れることで、ストレスを軽減してはいかがでしょう。
瞑想をサポートする小物類もあります。アロマオイルで、心のリラックスを手助けしてくれるものがあり、アロマに抵抗が無い人にはお勧めです。座る姿勢を楽にする瞑想用のクッションもありますし、瞑想用のCDとして制作されたものも沢山あります。チベットの高僧が奏でる浄化音を聞く事ができるCDなどです。こうした小物で楽しく演出して、生活の中に瞑想を巧く取り入れることで、ストレスを軽減してはいかがでしょう。