|
||||||||
|
|
地震酔いとは |
|
車酔いや船酔いは視覚情報と平衡感覚とのズレが原因で起こりますが、地震酔いも原理は同じで、地震によって身体が揺れることで三半規管で感じる平衡感覚がズレて、目まいや吐き気などが起こります。 地震酔いは周期が長い揺れが何度も続く場合に起きやすいと言われますが、今回の地震は揺れた時間が長く、余震の回数も多いため、症状を訴える人が多いようです。また、「余震がまた来るかも知れない」という不安感やストレスが揺れに対する感覚を敏感にさせ、症状を強めている面もあると考えられています。 |
|
|
地震酔いの対処法 | |||||||||||||||||||||||||||
| 乗り物酔いをした場合、車や船から降りてしばらくすれば自然と治るのと同じように、地震酔いもほとんどの人は時間の経過と共に症状は軽くなっていきます。また、余震が今後も続いたとしても、徐々に揺れに身体が慣れて、地震酔いする人は減ってくると考えられています。
吐き気や目まい、不快感など、どうしても耐えられない場合は乗り物酔いの薬を服用すると楽になる場合もありますが、まずは深呼吸してリラックスするようにしてみましょう。
|
||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||


 東北地方太平洋地震の発生以降、「実際には地震が起きていないのに揺れているような感じがする」「目まいや吐き気がする」といった症状を訴える人が増えているそうです。大地震を経験した恐怖や、悲惨な光景をテレビや新聞で見たショックなどがトラウマになっているせいとも考えられますが、それ以上に、頻発する余震の影響で「地震酔い」をしている可能性が高いと思われます。
東北地方太平洋地震の発生以降、「実際には地震が起きていないのに揺れているような感じがする」「目まいや吐き気がする」といった症状を訴える人が増えているそうです。大地震を経験した恐怖や、悲惨な光景をテレビや新聞で見たショックなどがトラウマになっているせいとも考えられますが、それ以上に、頻発する余震の影響で「地震酔い」をしている可能性が高いと思われます。
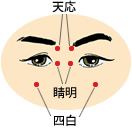
 多くの人が、普段あまり意識せずに行っている「まばたき」。通常、人は3秒間に1回まばたきをすると言われています。そして、まばたきをすることで、目の表面が乾き切る前に新たな涙の層が形成され、眼球を乾燥から守っているのです。
多くの人が、普段あまり意識せずに行っている「まばたき」。通常、人は3秒間に1回まばたきをすると言われています。そして、まばたきをすることで、目の表面が乾き切る前に新たな涙の層が形成され、眼球を乾燥から守っているのです。 「ドライアイ」とは、涙液の量的不足または質的異常が原因で、様々な自覚症状とともに種々の角結膜上皮障害をきたす状態を総称したものです。ドライアイの原因にはいくつかのタイプがあり、加齢とともに涙の排出機能不全が起こる、自己免疫疾患で涙腺が破壊される、などが挙げられますが、最も多いのはまばたきの減少や涙液成分の異常で角膜表面が乾燥し、目が“肌荒れ”したような状態になる「蒸散型」と言われています。
「ドライアイ」とは、涙液の量的不足または質的異常が原因で、様々な自覚症状とともに種々の角結膜上皮障害をきたす状態を総称したものです。ドライアイの原因にはいくつかのタイプがあり、加齢とともに涙の排出機能不全が起こる、自己免疫疾患で涙腺が破壊される、などが挙げられますが、最も多いのはまばたきの減少や涙液成分の異常で角膜表面が乾燥し、目が“肌荒れ”したような状態になる「蒸散型」と言われています。
 通常は「眼が乾く」という症状をはじめ、「眼がゴロゴロする(異物感がある)」「眼が痛い」「光や風が眼にしみる」などが主体です。しかし、その他にも、「眼が疲れる」「眼がかゆい」「不快感がある」「めやにが出やすい」「すぐ充血する」など、眼精疲労やアレルギー性結膜炎あるいは慢性結膜炎に類似した症状を示すことも少なくありません。さらに悪化してくると、「目を開けていられない」「頭が痛い・重い」「肩がこる」「気分が悪い」などの症状が起こることもある、軽視できない病気なのです。
通常は「眼が乾く」という症状をはじめ、「眼がゴロゴロする(異物感がある)」「眼が痛い」「光や風が眼にしみる」などが主体です。しかし、その他にも、「眼が疲れる」「眼がかゆい」「不快感がある」「めやにが出やすい」「すぐ充血する」など、眼精疲労やアレルギー性結膜炎あるいは慢性結膜炎に類似した症状を示すことも少なくありません。さらに悪化してくると、「目を開けていられない」「頭が痛い・重い」「肩がこる」「気分が悪い」などの症状が起こることもある、軽視できない病気なのです。







 重ね着をすることで空気の層が作られると、体温で温まった空気は下から上へとあがっていき、襟元から出て行きます。これが「煙突効果」です。衣服の重ね着で温かく過ごす秘訣は、襟元から出て行こうとする、この温かい空気を出さないようにすること。しかし、襟元を安易にふさぐと湿気がこもってしまい、ムレることになります。これを解消するには、保温性と通気性を兼ねたシルクのスカーフやマフラーが最適です。スカーフは室内でも利用しやすいファッションアイテムなので、熱は出さずに適度に湿気を保ってくれるシルクを上手に活用してみましょう。
重ね着をすることで空気の層が作られると、体温で温まった空気は下から上へとあがっていき、襟元から出て行きます。これが「煙突効果」です。衣服の重ね着で温かく過ごす秘訣は、襟元から出て行こうとする、この温かい空気を出さないようにすること。しかし、襟元を安易にふさぐと湿気がこもってしまい、ムレることになります。これを解消するには、保温性と通気性を兼ねたシルクのスカーフやマフラーが最適です。スカーフは室内でも利用しやすいファッションアイテムなので、熱は出さずに適度に湿気を保ってくれるシルクを上手に活用してみましょう。